por Dr. Paulo Rodrigues
Incidência
Varicocele significa a dilatação anormal das veias que drenam o sangue dos testículos.
Devido à disposição anatômica das veias espermáticas, sendo a veia espermática do lado esquerdo, mais longa; o lado esquerdo (95%) apresenta varicocele muito mais frequentemente que o lado Direito (5%).
Surpreendentemente, estudos populacionais de pacientes que apresentavam varicocele, mostraram que a varicocele é mais frequente em indivíduos magros e altos, do que em obesos.
Cerca de 15% dos homens jovens apresentam varicocele (Baek M, Park SW, Moon KH et al: Nationwide survey to evaluate the prevalence of varicoceles in South Korean middle school boys: a population based study. Int J Urol 2011; 18:55) e há uma chance 3X maior de que o filho homem tenha varicocele, se o pai a tiver (Gokce A, Davarci M, Yalcinkaya FR et al: Hereditary behavior of varicocele. J Androl 2010; 31:288).
Igualmente, se a pessoa tiver varizes nas pernas, há uma chance 5X maior de que ele venha a apresentar varicocele, quando comparado àqueles que não têm varizes (Brand FN, Dannenberg AL, Abbott RD et al: The epidemiology of varicose veins: the Framingham Study. Am J Prev Med 1988; 4:96 ).
Enquanto 15% dos homens adolescentes apresentam algum grau de varicocele, quando examinados clinicamente (Oster J. Varicocele in children and adolescents. Na investigation of the incidence among Danish school children. Scand J Urol 5:27, 1971), esta prevalência atinge 40%, quando nos restringimos a avaliar os homens inférteis (Dubin L Amelar RD. Varicocelectomy as therapy for male infertility: a study of 504 cases. Fertil Steril 26: 271,1975).
8% dos adolescentes de 11 a 14 anos têm varicocele; e 14% apresentam varicocele na faixa etária de 15 a 19 anos (Akbay E et al. The prevalence of varicocele-related testicular atrophy in Turkish children and adolescents.BJU Int 86: 490,2000), o que leva a pensar que a varicocele é uma doença progressiva com a idade, e que à medida que a puberdade avança a atrofia do testículo fica mais aparente e notável.
Embora a fertilidade seja difícil de avaliar na adolescência – pois esta não é uma preocupação imediata da adolescência; muitos casos de varicocele são diagnosticados nesta faixa de vida.
Fisiopatologia
Por que a varicocele pode ser prejudicial para a fertilidade masculina?
Aparentemente, a varicocele aumenta a temperatura dos testículos, de maneira a prejudicar a espermatogênese (formação dos espermatozoides) (Zorgniotti AW and Macleod J: Studies in temperature, human semen quality, and varicocele. Fertil Steril 1973; 24:854).
Outra teoria diz respeito à presença de proteínas específicas (heat-shock proteins), responsáveis pelo amadurecimento dos espermatócitos à espermatozóides, que se desativariam com o aumento da temperatura testicular, retardando e dificultando a formação de espermatozóides maduros e capazes a realizar a fecundação (Lima SB, Cenedeze MA, Bertolla RP et al: Expression of the HSPA2 Gene in ejaculated spermatozoa from adolescents with and without varicocele. Fertil Steril 2006; 86: 1659).
Surpreendentemente, o tratamento cirúrgico da varicocele também revelou um aumento dos níveis de testosterona (95 ng/dl) nos casos operados, quando comparados aos casos não tratados cirurgicamente (Li F, Yue H, Yamaguchi K et al: Effect of surgical repair on testosterone production in infertile men with varicocele: a meta-analysis. Int J Urol 2012; 19:149).
Adolescentes
O exame físico deve ser feito com o paciente na posição deitado e de pé, de forma a favorecer a avaliação da presença da varicocele, pelo efeito da gravidade na drenagem venosa.
A presença da varicocele pode ser avaliada clinicamente em:
Classificação das Varicoceles
| Grau I | Somente palpável com manobra de Valsalva |
| Grau II | Palpável sem manobra de Valsalva |
| Grau III | Visível |
Embora a verificação do grau clínico da varicocele ajude a avaliar a provável repercussão sobre a espermatogênese (formação de espermatozoides), não há correlação direta entre o grau da varicocele e o prejuízo sobre a formação dos espermatozoides; podendo haver pequenas varicoceles com grande impacto na capacidade de fertilização, e vice-versa.

Sintomas
Varicoceles podem ser assintomáticas ou sintomáticas.
Dentre os sintomas que se relacionam à varicocele estão: atrofia testicular, dor ou infertilidade.
Dor
Raramente adolescentes ou crianças apresentam-se com dor; e somente 3% dos casos são efetivamente operados por esta condição. Nota-se ainda que quanto maior a dor, maior a probabilidade dela se resolver com a cirurgia (54 a 92% dos casos (Diamond DA: Adolescent varicocele: emerging understanding. BJU Int, suppl., 2003; 92:48). Deve-se no entanto, estar-se atento para outras condições que causam dor na região genital (tal como; hérnia) e que precisam ser diferenciadas das varicoceles e outras doenças.
Ultrassonografia
O exame de ultrassonografia permite avaliar de maneira objetiva a presença de cordões varicosos, e até mesmo medir o fluxo sanguíneo dentro da varicocele, verificando-se a presença de refluxo sanguíneo com manobras de inspiração e expiração.
Ademais, a avaliação do volume dos testículos, medido por ultrassonografia também permite uma medida mais objetiva do tamanho e volume. Reconhece-se que uma diferença de 20% entre os volumes testiculares, indica um refluxo sanguíneo venoso em 100% dos casos, demonstrando o efeito deletério da varicocele sobre o trofismo testicular (Diamond DA, Zurakowski D, Bauer SB et al: Relationship of varicocele grade and testicular hypotrophy to semen parameters in adolescents. J Urol 2007; 178:1584).
Num amplo estudo com 1475 adolescentes, a cirurgia reverteu a diferença de tamanho e volume dos testículos, quando a diferença entre os mesmos era de cerca de 20% em 756% dos casos (Li F, Chiba K, Yamaguchi K et al: Effect of varicocelectomy on testicular volume in children and adolescents: a meta-analysis. Urology 2012; 79:1340).
Contagem de Espermatozóides – Espermatogênese
O grau clínico da varicocele correlaciona-se diretamente com o numero de espermatozóides produzidos. Num estudo populacional com adolescentes entre 14 e 18 anos, crianças sem varicocele tinham contagem total de espermatozóides de 134.000.000/ml, quando comparados àqueles com varicocele grau II (72.000.000/ml) ou grau III (30.000.000/ml) (Mori MM, Bertolla RP, Fraietta R et al: Does varicocele grade determine the extent of alteration to spermatogenesis in adolescents? Fertil Steril 2008;90: 1769).
Há um forte debate sobre as consequências de não se tratar a varicocele e sua repercussão sobre a vida adulta, o desejo e a capacidade de casais de terem filhos, pois nestas circunstâncias, a infertilidade por parte do homem, pode ser fator determinante para a infertilidade do casal.
Argumenta-se que o volume testicular estaria relacionado à capacidade da glândula em produzir testosterona e espermatozóides, mas fica claro que mesmo havendo uma correlação, ela não é exata e precisa.
Entretanto, cerca de 75% dos adolescentes com varicocele demonstram atrofia ou/e hipotrofia – diminuição do tamanho; do volume do testículo, que parece associada ao tempo em que a varicocele está presente (Lipshultz LI, Corriere JNJR. Progressive testicular atrophy in the varicocele patient. J Urol 117: 175, 1977)(Gershbein AB, Horowitz M, Glassberg KI. The adolescent varicocele I: Left testicular hypertrophy following varicocelelctomy. JK Urol 162: 1447,1999).
Um limite de 20.000.000 de espermatozóides/ml é regularmente adotado como forma ponto de partida para se determinar se um homem tem capacidade reprodutiva.
E de fato, gravidez espontânea é substancialmente menor em homens com contagem menor que 20.000.000 de espermatozóides/ml, quando comparados àqueles com contagem maior (Hajder M et al. The effects of total motile sperm count on spontaneous pregnacy count on spontaneos pregnancy rate and pregnancy after UI treatent in couples with male factor and unexplained infertility. Med Arch 70: 39, 2016).
Há poucos estudos randomizados comparando o tratamento da varicocele com “nenhum tratamento” (observação apenas), mas as evidências recomendam e apontam em favor do tratamento da varicocele.
Kass & Belman relataram que o crescimento do volume testicular é retomado após a cirurgia de varicocele em 80% dos casos (Kass EJ, Belman B: Reversal of testicular growth failure by varicocele ligation. J. Urol., 137: 475, 1987) (Okuyama A, Nakamura M, Takeyama M, Utsunomiya M, Fujioka H, Itatani H, Matsyda M, Matsumoyo K, Sonoda T: Surgical repair of varicocele at puberty: preventive treatment for fertility improvement. J Urol 139: 562, 1988), sugerindo fortemente que, o tratamento mais precoce, reduz ou anula o efeito deletério da varicocele na adolescência.
Igualmente, Laven realizou um estudo prospectivo na Holanda, e encontrou aumento do volume testicular em 40% dos casos tratados, em comparação aos casos que não foram tratados (Laven JS te al. Effects of varicocele treatment in adolescents: randomized study. Fertil Steril 58: 756, 1992).
Paduch e Neidzieski também estudaram prospectivamente um grupo grande de adolescentes com idades de 15 a 19 anos, encontrando uma diferença de 10% nos volumes dos testículos do lado com varicocele em comparação com o lado sem varicocele, no grupo não tratado, no período observado. Entretanto, no grupo tratado, a diferença de volume testicular – que era de 12%; teve a diferença reduzida de 12% para 3% após a cirurgia, enquanto o grupo não tratado a diferença continuou em cerca de 10%, demonstrando o efeito positivo obtido com a cirurgia (Paduch DA, Niedzielski J. Semen analysis in young men with varicocele: preliminary study. J Urol 156: 788, 1996).
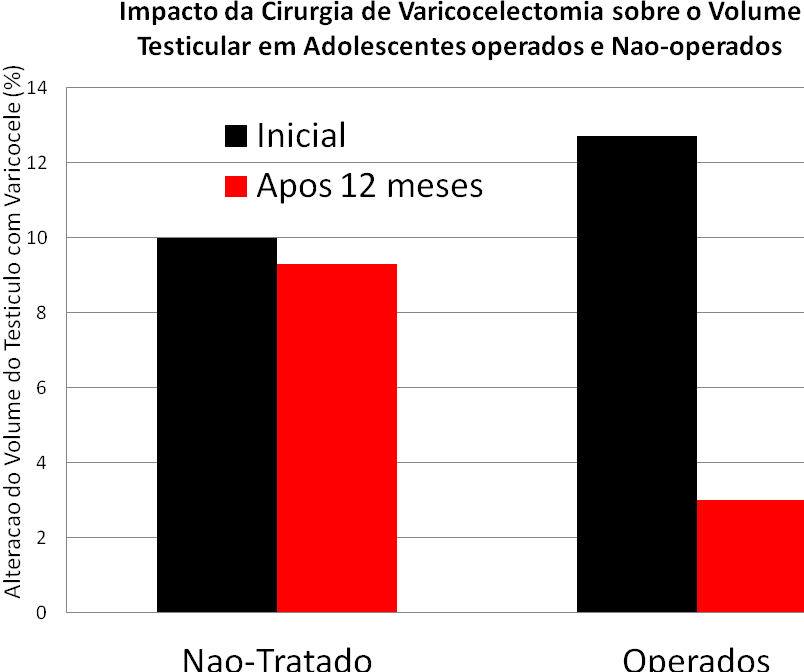

Quando adolescentes são operados, muitos não só revertem a atrofia dos testículos, mas também melhoram os índices de fertilidade e chance de gravidez.
A chance de gravidez espontânea após tratamento cirúrgico da varicocele é de cerca de 55% em homens, que antes eram inférteis (Cayan S et al. Treatment of palpable varicocele in infertile men: a meta-analysis to define the best technique. J Androl 30:33, 2009).
Ademais, o tratamento cirúrgico da varicocele não só aumenta a chance de gravidez espontânea, mas também reduz a necessidade e melhora os índices de gravidez, por técnicas de reprodução assistida, em casais cujos homens apresentavam mobilidade e qualidade muito ruins de espermatozoides (Cayan S te al. Can varicolectomy significantly change the way couples use assited reproductive technologies? J Urol 167: 1749, 2002).
Esta afirmação encontra forte respaldo em estudo científico recente que comparou 408 adolescentes de 12 a 19 anos com 286 casos sendo tratados com cirurgia, enquanto 122 outros casos decidiram não operar (Cayan S, Sahin S, Akbay E. Paternity rates and time to conception in adolescents with varicocele uudergoing microsurgical repair X observation only: A single Institution experience with 408 patients. J Urol 198: 195,2017). O estudo revelou que 77% dos casos operados conseguiram gravidez, enquanto somente 48% dos que não operaram tiveram filhos, o que a análise estatística mostrou uma chance de 3,6X maior em favor do grupo operado. O tempo que demorou para se conseguir a gravidez foi muito menor no grupo operado (11 meses), do que no grupo não operado (17 meses); e também a melhora na qualidade e na quantidade de espermatozoides (62%) foi maior no grupo operado do que no grupo não operado (46%) (p < 0.05).
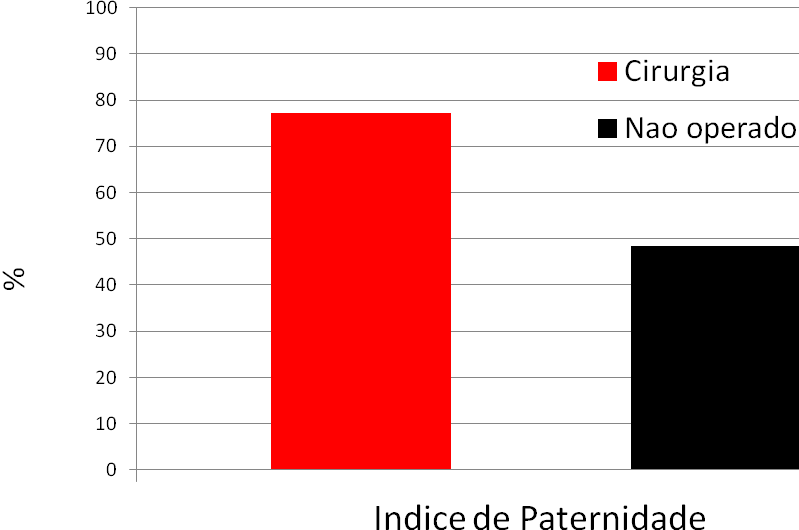
De maneira similar, Madgar e cols. (Madgar I et cols Controlled trial of high spermatic vein ligation fo rvaricocele in infertile men. Fertil Steril 63: 120, 1995) demonstraram que há melhora na qualidade e quantidade dos espermatozóides em 70% dos casos.
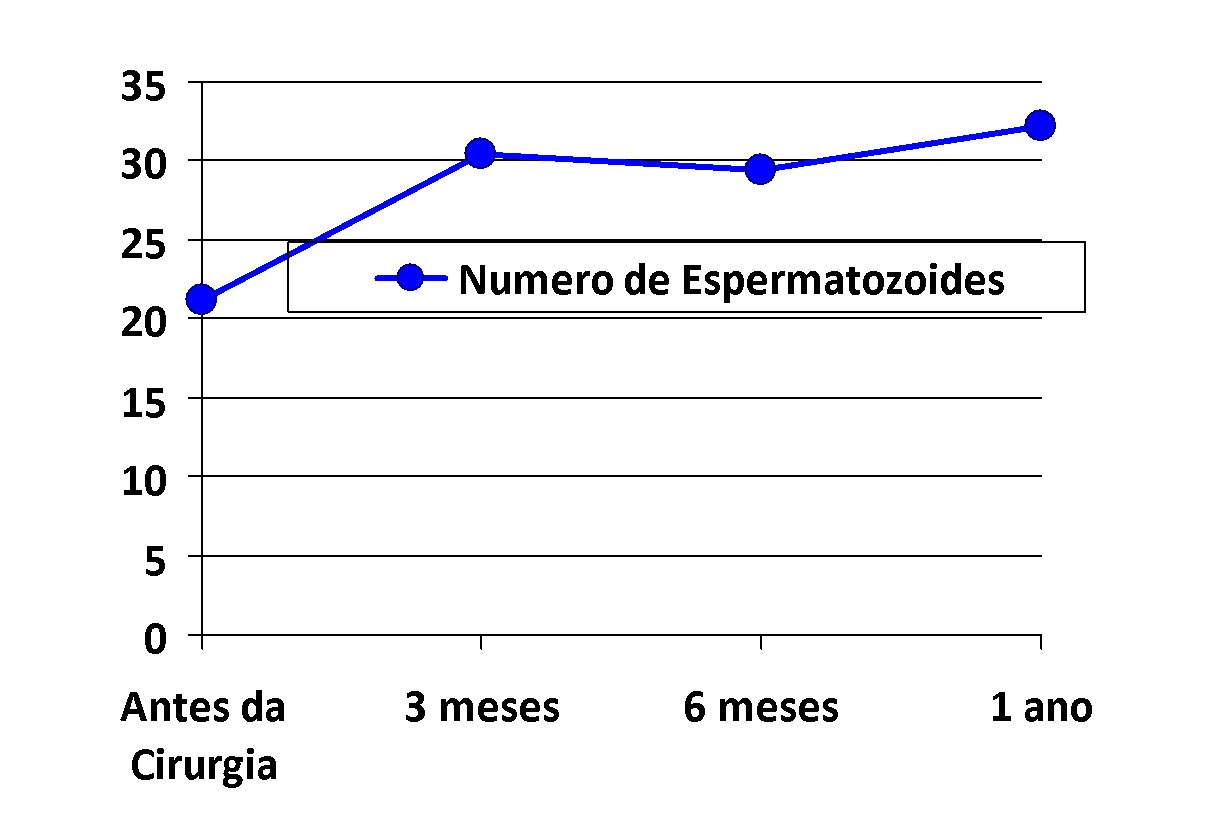
Não obstante as evidências de que o tratamento cirúrgico da varicocele é muito superior ao resultado de não se operar, o tempo para a melhora observada na qualidade e na quantidade dos espermatozoides de um paciente com varicocele foi amplamente estudado por Bakri AA et cols. (Bakri AA et cols. Time for improvement in semen parameters after varicocelectomy. J Urol 187: 227, 2012) em adolescentes. Os autores demonstraram que a melhora na contagem e qualidade dos espermatozóides é mais marcante após 3 meses, e se mantém; mas não apresenta melhora progressiva posterior – à exceção de alguns casos; após 6 meses, o que reforça as evidências de que o tratamento cirúrgico é muito favorável à preservação da qualidade e quantidade de espermatozóides e que deve ser o mais precoce possível, antes que a contagem atinja um número muito baixo, o que poderia impedir ou dificultar uma gravidez, mesmo se houver uma melhora marcante, mas desta vez partindo de um patamar muito baixo.